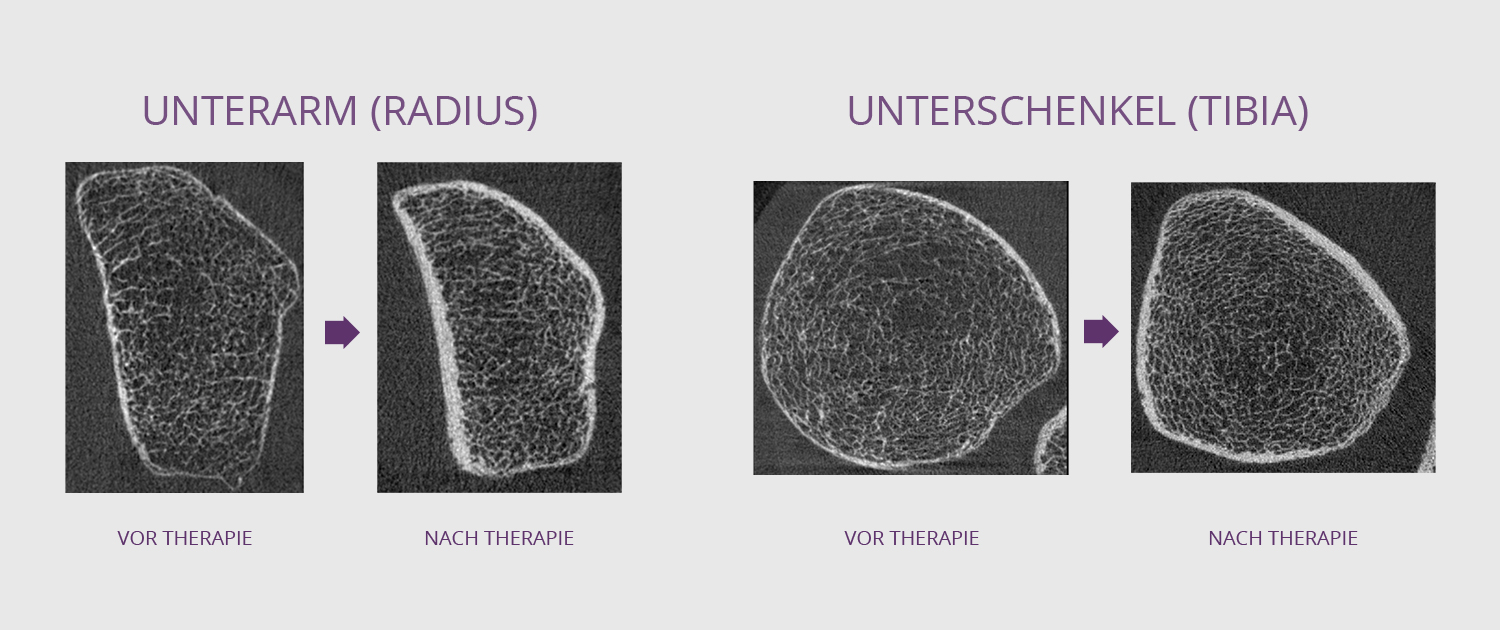
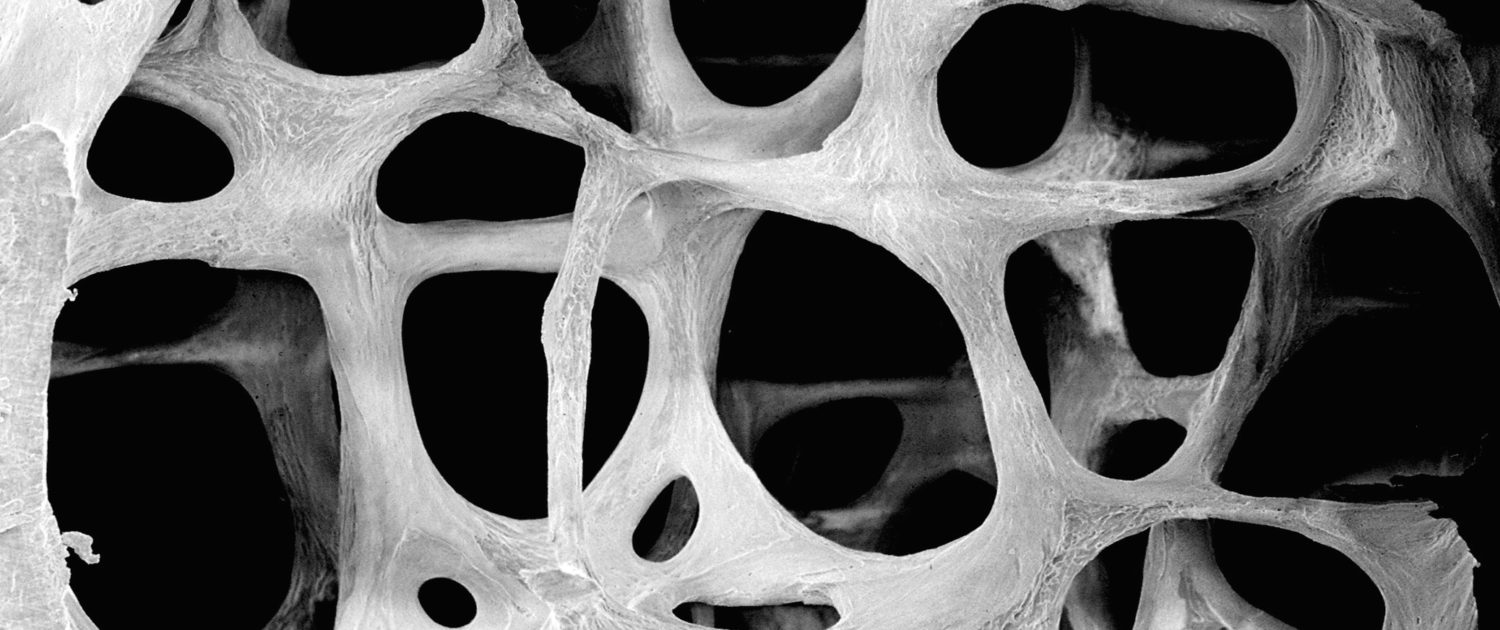
Osteoporose
Leitlinie
Die aktuelle Österreichische Leitlinie zur Behandlung der Osteoporose finden Sie hier:
Hier finden Sie die Leitlinie als PDF zum Download:
ÄTIOLOGIE UND PATHOGENESE
Das Krankheitsbild der Osteoporose ist durch einen Verlust an Knochenmasse, Knochenarchitektur und Knochenfestigkeit charakterisiert. Dieser Verlust ist Folge einer Störung des physiologischen Knochenumbaus (Remodelings) in Richtung einer verstärkten Knochenresorption. Häufig ist nicht nur die Knochenresorption gesteigert, sondern zusätzlich die osteoblastäre Knochenformation eingeschränkt.
Die Pathogenese der Osteoporose ist multifaktoriell und kann durch Umwelteinflüsse, Systemerkrankungen sowie hormonelle und pharmakologische Einflüsse begünstigt werden.
Auf molekularer Ebene kommt dem RANKL/RANK/OPG-System als zentralem Steuerungsmechanismus der Osteoklastenaktivität eine besondere Bedeutung zu. Bei den meisten Osteoporoseformen konnte eine Verschiebung des RANKL/OPG-Verhältnisses zugunsten des proresorptiv wirksamen RANKL nachgewiesen werden. Die Osteoblastenfunktion wird wesentlich durch den Wnt/ß-Catenin-Signalweg reguliert. Wnt-Inhibitoren wie Sklerostin und Dickkopf-1 hemmen die Knochenformation und verstärken den osteoporoseassoziierten Knochenverlust.
Bei der Mehrzahl der Patientinnen tritt die Osteoporose als eine chronische Erkrankung mit einem dauerhaft erhöhten Frakturrisikoauf.